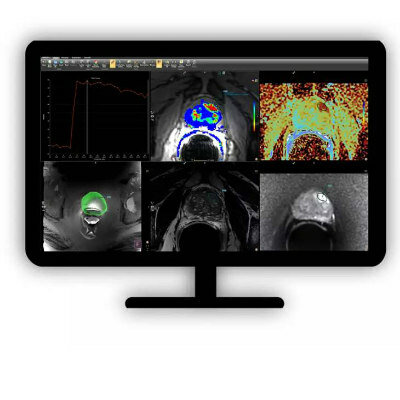
La TEP ayuda a cuantificar el compromiso de los objetivos en la inmunoterapia del cáncer
Por el equipo editorial de MedImaging en español
Actualizado el 18 Apr 2019
Un estudio nuevo sugiere que se pueden usar las tomografías por emisión de positrones (TEP) para calcular el compromiso y la cinética de residencia del tumor de las terapias con anticuerpos.Actualizado el 18 Apr 2019
Investigadores de la Facultad de Medicina de la Universidad Johns Hopkins (JHU-SOM; Baltimore, MD, EUA), el Centro de Cáncer Memorial Sloan-Kettering (MSKCC; Nueva York, NY, EUA) y otras instituciones, desarrollaron un péptido radiomarcado que se une al ligando de muerte programada-1 (PD-L1), para estudiar el mecanismo de interacción entre la proteína del punto de control y las terapias de anticuerpos, atezolizumab, avelumab y durvalumab; la forma cómo se expresan en diferentes tumores; y la eficacia y rapidez con la que se unen a los receptores PD-L1 en el tumor, utilizando imágenes de TEP.
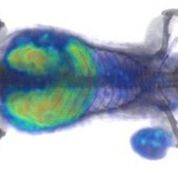
Imagen: El WL12 radiomarcado ilumina el tumor en un ratón durante una TEP (Fotografía cortesía de Sridhar Nimmagadda/ JHU-SOM).
Los investigadores encontraron que tanto los fármacos de anticuerpos monoclonales dirigidos contra PD-L1, como un péptido de unión a PD-L1, de alta afinidad, llamado WL12, tienen sitios de interacción comunes en PD-L1. Usando el radiotrazador peptídico [64Cu] WL12 y la TEP demostraron que era posible cuantificar la expresión variable de la PD-L1 y su saturación mediante terapias de anticuerpos. Luego, utilizaron el radiotrazador para evaluar el impacto del tiempo y la dosis en la fracción no ocupada de PD-L1 en el tumor; utilizando modelos matemáticos, calcularon las dosis terapéuticas de anticuerpos necesarias para lograr una ocupación terapéuticamente eficaz (definida como más del 90%). El estudio fue publicado en la edición de febrero de 2019 de la revista Journal of Clinical Investigation.
“Este enfoque ofrece un paso vital para medir directamente qué tan bien pueden involucrar los medicamentos de inmunoterapia a un tumor en cualquier persona, y nos da una idea de cómo optimizar los tratamientos adicionales al aumentar la dosis o sustituir otros medicamentos o terapias más rápidamente”, dijo el autor principal, el profesor de radiología Sridhar Nimmagadda, PhD, de JHU-SOM. “Su uso podría racionalizar la terapia contra el cáncer al mejorar la capacidad de los médicos para adaptar la terapia, ayudar a determinar la dosis terapéutica de un medicamento y evitar o detener los tratamientos que no son efectivos”.
Los inhibidores del punto de control fueron diseñados para ayudar al sistema inmune a reconocer las células cancerosas como peligrosas y a atacarlas para su destrucción. Los tumores a menudo secuestran estos sistemas de protección natural, permitiéndoles disfrazarse de tejidos sanos. PD-L1 es uno de esos objetivos de puntos de control, y actualmente es la columna vertebral de las terapias de puntos de control inmunes.
Enlace relacionado:
Facultad de Medicina de la Universidad Johns Hopkins
Centro de Cáncer Memorial Sloan-Kettering